

Psiquiatria.com
AREAS TEMATICAS
TRATAMIENTOS
28 abril, 2015
MADRID, 28 Abr. (EUROPA PRESS) –
La esquizofrenia afecta aproximadamente al 1 por ciento de la población adulta de Europa y Estados Unidos, lo que supone unos que 4,4 millones de pacientes diagnosticados de los cuales 400.000 son españoles, según los datos del Centro de Investigación Biomédica en Red de Salud Mental (Cibersam).

Aunque el número de pacientes afectados es menor al de patologías crónicas como puede ser la diabetes o la hipertensión, lo cierto es que actualmente es la tercera causa de discapacidad entre la población de 15 a 44 años de edad. Lo que supone, según el profesor David McDaid, coordinador de la Red Europea de Economía en Salud Mental, que conlleva una gran carga económica.
El coste de la esquizofrenia en España es similar al de la diabetes, unos 8.000 millones de euros con la diferencia que “la diabetes afecta a tres millones de personas y la esquizofrenia solo a 400.000. Esto nos permite hacernos una idea” de la carga económica, sugiere el experto, quien ha participado en el simposio ‘Meet the expert: Una nueva mirada a la esquizofrenia’, organizado por la Alianza Otsuka-Lundbeck.
El comienzo de los síntomas ocurre generalmente al final de la adolescencia o en adultos jóvenes. La edad media de un primer episodio es de aproximadamente 21 años en los hombres y 27 años en las mujeres. Además, hay que tener en cuenta la posibilidad de recaídas después de un primer episodio de esquizofrenia, aproximadamente un 16% sufrirá un nuevo episodio, entendido como un empeoramiento de los síntomas psicopatológicos así como de una rehospitalización al año y el 80% a los cinco años.
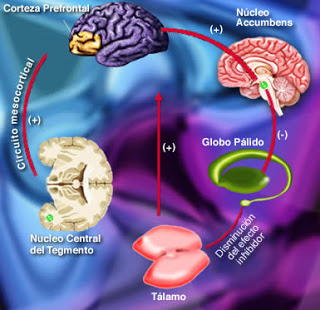
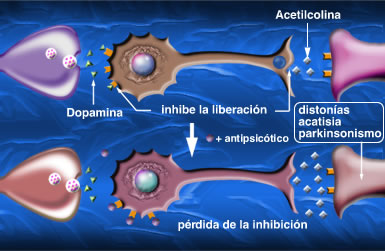
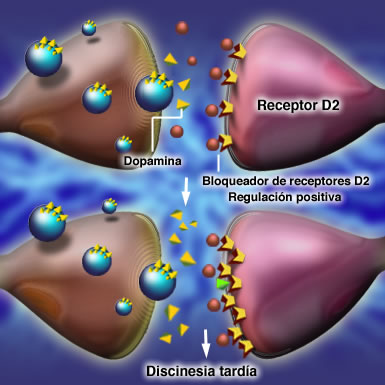
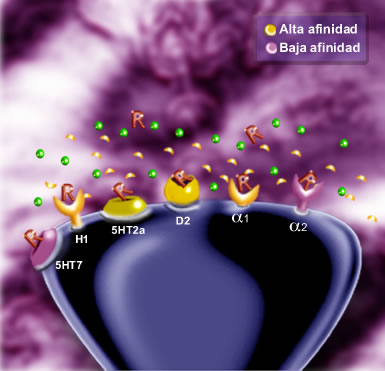
“El coste de controlar los problemas de salud física es el doble en personas con esquizofrenia. Porque una mala salud física les lleva a tener una peor calidad de vida, a que aumenten sus ingresos hospitalarios con los años y no tanto por su esquizofrenia sino por los problemas asociados”, expone McDaid. De hecho, según el experto, se estima que las personas con esquizofrenia viven de media unos 20 años menos que la población general.
PARA TRATAR LA ENFERMEDAD: VISIÓN DE CONJUNTO


El objetivo de los expertos es conseguir que los pacientes pasen el mayor tiempo posible sin recaídas, por ello las líneas actuales de actuación entre los especialistas en esquizofrenia se están centrando en la intervención precoz e intensiva en esta fase de la enfermedad.
“Si queremos tener éxito en nuestro empeño de mejorar el tratamiento y el pronóstico de la esquizofrenia es fundamental tener una visión de la enfermedad en su conjunto y no solo a través de distintos aspectos específicos que la componen”, ha explicado el doctor Benedicto Crespo-Facorro, moderador del simposio, profesor titular de Psiquiatría en la Universidad de Cantabria y jefe de Sección en el Hospital Universitario Marqués de Valdecilla (Santander).


En este sentido, el Dr. Celso Arango, jefe de Servicio de Psiquiatría en el Hospital General Universitario Gregorio Marañón (Madrid) y moderador también del simposio, explica que si se logra toda una intervención global, tanto farmacológica como psicoterapéutica junto con la implicación de las familias, entre el primer y el segundo episodio psicótico, “se podría llegar a modificar el curso de la enfermedad”.

En su opinión, “se evitaría que se produjera una cascada de eventos negativos a nivel cerebral así como la aparición de la toxicidad social, entendida como rechazo, pérdida de trabajo y estigmatización, lo que todo junto predice un peor pronóstico para el paciente”.
Otra iniciativa que podría ayudar a mejorar el tratamiento son las unidades de intervención inicial integrales desde los primeros episodios psicóticos, que ya existen en países como Reino Unido, Suecia, Dinamarca o Estados Unidos, pero que en España son testimoniales. Estas unidades, en las que se cuenta con las familias, los médicos y los servicios sociales, permiten que más pacientes se recuperen al tener menos recaídas, menos ingresos hospitalarios y un mejor funcionamiento.
“Estos recursos asistenciales han demostrado después de llevar más de 10 años funcionando que ahorran dinero al sistema público de salud. Es un buen ejemplo de cómo mejorar la calidad asistencial reduciendo costes”, afirma el profesor McDaid.
EL PAPEL DE LOS CUIDADORES Y NUEVO FÁRMACOS


El apoyo es fundamental porque el abandono del tratamiento antipsicótico pautado es la principal causa de recaídas en pacientes estabilizados, que se produce principalmente por la falta de conciencia de tener la enfermedad y de necesitar -por ello- un tratamiento. “También influye en este abandono la aparición de efectos secundarios limitantes y que interfieren en el desarrollo de actividades cotidianas en aquellos que sí siguen un tratamiento”, explica el doctor Crespo-Facorro, quien apoya el uso de fármacos con menos efectos secundarios.

Dentro de la visión global del enermo, se ha destacado también el papel de familiares y cuidadores. “Ellos demandan que se les tengan en cuenta. Porque no están valorados y no se les incluyen en las decisiones de los tratamientos de las personas que cuidan”, afirma Mary Baker, socióloga especializada en temas de salud mental y penúltima presidenta del European Brain Council.
Baker ha recordado que es importante que reciban apoyo, “porque es agotador cuidar a las personas que padecen un trastorno mental como la esquizofrenia”. Por ello, propone también realizar intervenciones con los cuidadores, que incluyan la mejora al acceso a los servicios de salud, la creación de redes de contactos entre familiares y responsables de personas con esquizofrenia y estrategias para minimizar el estigma y la discriminación, entre otras medidas.
__________________________________________
Some 400,000 people suffer from schizophrenia in Spain
MADRID, Apr 28. (EUROPA PRESS) –
Schizophrenia affects about 1 percent of the adult population in Europe and the US, representing about 4.4 million patients diagnosed of which 400,000 are Spanish, according to data from the Center for Biomedical Research in Mental Health Network (Cibersam).
Although the number of patients is lower than chronic diseases such as diabetes or hypertension, the truth is that it is currently the third leading cause of disability among the population aged 15-44 years old. Which is, according to Professor David McDaid, coordinator of the European Network of Mental Health Economics, which carries a large economic burden.
The cost of schizophrenia in Spain is similar to that of diabetes, 8,000 million euros with the difference that “diabetes affects three million people and schizophrenia only 400,000. This gives us an idea “of the economic burden, suggests the expert, who has participated in the symposium ‘Meet the expert: A new look at schizophrenia’, organized by the Alliance Otsuka-Lundbeck.
The onset of symptoms usually occurs in late adolescence or early adulthood. The average age of a first episode is approximately 21 years for men and 27 years for women. In addition, we must take into account the possibility of relapse after a first episode of schizophrenia, approximately 16% suffer a new episode, defined as a worsening of psychopathological symptoms and a rehospitalization year and 80% at five years.
“The cost of controlling physical health problems is double in people with schizophrenia. Because poor physical health leads them to have a poorer quality of life, to increase their hospitalizations over the years and not for its schizophrenia but the associated problems, “explains McDaid. In fact, according to the expert, it is estimated that people with schizophrenia live on average 20 years less than the general population.
TO TREAT THE DISEASE: AN OVERVIEW

The objective of the experts is to ensure that patients spend as much time possible relapse, hence the current lines of action between schizophrenia specialists are focusing on early and intensive intervention at this stage of the disease.
“If we succeed in our efforts to improve the treatment and prognosis of schizophrenia it is essential to have a vision of the disease as a whole and not only through various specific aspects of it,” said Dr. Benedicto Crespo Facorro, moderator of the symposium, Professor of Psychiatry at the University of Cantabria and Head of Section at the Hospital Universitario Marqués de Valdecilla (Santander).
In this regard, Dr. Celso Arango, head of Department of Psychiatry at the University General Hospital Gregorio Marañón (Madrid) and moderator of the symposium also explains that if an entire global intervention is accomplished, both pharmacological and psychotherapeutic with the involvement of families, between the first and second psychotic episode, “could eventually change the course of the disease.”
In his opinion, “it would prevent a cascade of negative cerebral level and the emergence of social toxicity, understood as a rejection, job loss and stigmatization events occurred, which all together predicts a poorer prognosis for the patient.”
Another initiative that could help improve treatment are units of comprehensive early intervention from the first psychotic episodes, which already exist in countries like Britain, Sweden, Denmark or the United States, but in Spain are testimonials. These units, in which it has with families, doctors and social services, allowing more patients to recover from having fewer relapses, fewer hospital admissions and better performance.
“These health care resources have shown after carrying more than 10 years working to save money to the public health system. Is a good example of how to improve the quality of care by reducing costs, “says Professor McDaid.
THE ROLE OF NEW DRUGS AND CAREGIVERS

The support is critical because the abandonment of scheduled antipsychotic treatment is a major cause of relapse in patients stabilized, which is mainly caused by the lack of awareness for the disease and need-for it- treatment. “It also influences this neglect the development of limiting side effects that interfere with the development of daily activities in those who do follow a treatment,” explains Dr. Crespo-Facorro, who supports the use of drugs with fewer side effects.
Within the overall vision of enermo, it has also highlighted the role of families and carers. “They claim that they are taken into account.Because they are not valued and are not included in decisions treatments caregivers, “said Mary Baker, specializing in issues of mental and penultimate president of the European Brain Council sociologist health.
Baker pointed out that it is important that they receive support, “because it is exhausting to care for people with a mental disorder such as schizophrenia.” Therefore also it proposes interventions with caregivers, including improving access to health services, networking contacts between family and responsible for people with schizophrenia and strategies to minimize the stigma and discrimination, among other measures .
Fuente:

 Existe una conexión primordial entre nuestro cerebro y nuestro intestino. A menudo hablamos de una “corazonada” cuando conocemos a alguien por primera vez. Se nos dice que “confiar en nuestro instinto” al tomar una decisión difícil o que es “tiempo de verificación tripa” cuando se enfrentan a una situación que pone a prueba nuestra nervios y determinación.Esta conexión mente-gut no es sólo metafórica. Nuestro cerebro y el intestino están conectados por una amplia red de neuronas y una carretera de productos químicos y hormonas que proporcionan constantemente retroalimentación sobre lo hambriento que somos, si estamos o no estamos experimentando el estrés, o si hemos ingerido una microbio causante de la enfermedad. Esta autopista de la información se denomina el eje cerebro-intestino y proporciona actualizaciones constantes sobre el estado de cosas en sus dos extremos. Esa sensación de hundimiento en la boca del estómago después de mirar su factura de tarjeta de crédito postholiday es un claro ejemplo de la conexión cerebro-intestino en el trabajo. Usted está estresado y su intestino lo sabe-inmediatamente.
Existe una conexión primordial entre nuestro cerebro y nuestro intestino. A menudo hablamos de una “corazonada” cuando conocemos a alguien por primera vez. Se nos dice que “confiar en nuestro instinto” al tomar una decisión difícil o que es “tiempo de verificación tripa” cuando se enfrentan a una situación que pone a prueba nuestra nervios y determinación.Esta conexión mente-gut no es sólo metafórica. Nuestro cerebro y el intestino están conectados por una amplia red de neuronas y una carretera de productos químicos y hormonas que proporcionan constantemente retroalimentación sobre lo hambriento que somos, si estamos o no estamos experimentando el estrés, o si hemos ingerido una microbio causante de la enfermedad. Esta autopista de la información se denomina el eje cerebro-intestino y proporciona actualizaciones constantes sobre el estado de cosas en sus dos extremos. Esa sensación de hundimiento en la boca del estómago después de mirar su factura de tarjeta de crédito postholiday es un claro ejemplo de la conexión cerebro-intestino en el trabajo. Usted está estresado y su intestino lo sabe-inmediatamente.

 Al igual que cualquier ecosistema habitado por especies competidoras, el entorno en el intestino dicta que los habitantes prosperar. Así como criaturas adaptadas a una selva tropical húmeda lucharían en el desierto, los microbios que dependen de la capa de moco lucharán en un intestino, donde el moco es sumamente escasa y delgada. Granel hasta el moco y los microbios de moco adaptados pueden reaparecer en escena. El sistema nervioso, a través de la capacidad de afectar el tiempo de tránsito intestinal y la secreción de moco, puede ayudar a dictar que los microbios habitan en el intestino.En este caso, incluso si las decisiones no son conscientes, es la mente sobre los microbios.
Al igual que cualquier ecosistema habitado por especies competidoras, el entorno en el intestino dicta que los habitantes prosperar. Así como criaturas adaptadas a una selva tropical húmeda lucharían en el desierto, los microbios que dependen de la capa de moco lucharán en un intestino, donde el moco es sumamente escasa y delgada. Granel hasta el moco y los microbios de moco adaptados pueden reaparecer en escena. El sistema nervioso, a través de la capacidad de afectar el tiempo de tránsito intestinal y la secreción de moco, puede ayudar a dictar que los microbios habitan en el intestino.En este caso, incluso si las decisiones no son conscientes, es la mente sobre los microbios.




























































